Viruela Sísmica en Argentina, lo que hay que saber
La viruela del mono está llamando la atención desde que la Organización Mundial de la Salud declaró la Emergencia de Salud Pública de Importancia Internacional. ¿Qué es, cómo se transmite, qué síntomas produce? ¿Cuál es la situación en Argentina?
La atención del público hacia la viruela símica, así como la vigilancia epidemiológica del Ministerio de Salud, ha aumentado desde que la Organización Mundial de la Salud declara emergencia internacional por el brote en República Democrática del Congo, África.
Recientemente la OMS ha declarado que esta enfermedad sigue representando una amenaza mundial por su lento pero constante avance. La variante más preocupante, el clado Ib, sólo se ha confirmado fuera de África en Reino Unido, Alemania, Suecia, India, Tailandia, y recientemente en Estados Unidos y Canadá, razón por la cual la Organización Panamericana de la Salud ha solicitado que los países de la región “continúen con sus esfuerzos de vigilancia”.
“En Argentina no se han detectado casos de la variante de mayor preocupación de mpox que generó el estado de emergencia. Aquí circula el clado IIb, responsable del brote global de 2022”, explicó Lucía Cavallaro, titular de la Cátedra de Virología de la Facultad de Farmacia y Bioquímica de la Universidad de Buenos Aires y presidenta de la Sociedad Argentina de Virología.
En el último boletín epidemiológico del Ministerio de Salud de la Nación se listan 89 casos confirmados en lo que va del año. Desde que se emitió la Alerta Epidemiológica nacional aumentó la sensibilidad del sistema de vigilancia del ministerio.
Gracias a esta sensibilidad se ha realizado la identificación de clado de los últimos casos confirmados, y todos fueron del clado II, es decir, no corresponden a la cepa que generó el brote en África. En el país la situación epidemiológica por ahora se mantiene dentro de límites esperables, y sin situación de alerta.
¿Qué es la viruela del mono?
“Se trata de una infección viral zoonótica causada por el virus mpox o monkeypox, similar al de la viruela humana, o smallpox. Es un virus de ADN, es decir con un genoma grande, de la familia Poxviridae cuyo reservorio natural no se conoce pero hay varias especies de roedores y mamíferos silvestres que son susceptibles y luego se transmiten al hombre. Esta enfermedad fue denominada viruela del mono porque el virus se detectó por primera vez en una colonia de monos que habían llegado a Dinamarca desde Singapur”, explicó Cavallaro.
“Existen dos grupos o clados dentro del virus mpox, que son el I y el II, y a su vez dentro de cada grupo están las variantes a y b. La transmisión entre las personas se ha demostrado por vía sexual y no sexual en ambos grupos”, explicó la viróloga.
“Lo malo de esta enfermedad es que tiene una progresión lenta. Con un período de incubación largo, de entre 6 y 13 días, que puede llegar a prolongarse a 21”, explicó Cavallaro.
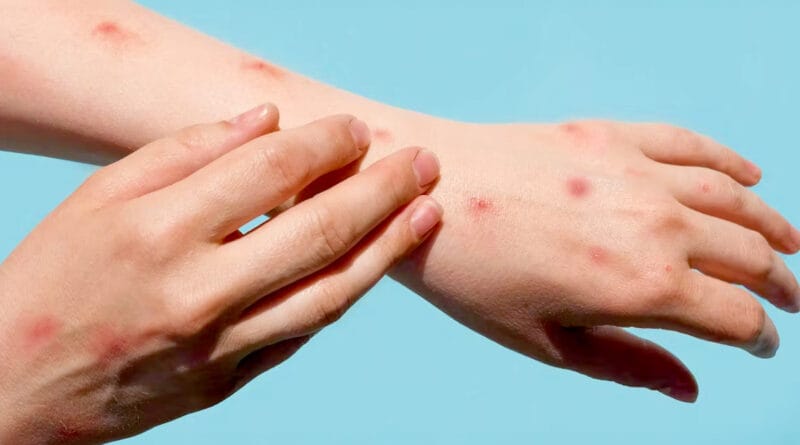
“Se manifiesta con erupciones cutáneas que primero aparecen como manchas, que luego se llenan de líquido, vesículas, que pueden tener pus, pústulas. Después se forma una costra, que cuando se cae, la piel debe ser reparada. Hasta que no ocurre todo eso, proceso que puede durar hasta 4 semanas, la persona infectada puede transmitir el virus y contagiar la enfermedad”.
Los síntomas previos a las manchas suelen ser fiebre mayor a 38 grados, dolor de cabeza, mucho dolor de espalda, se agrandan los ganglios, y luego aparecen las erupciones de piel. Primero en el rostro, que pueden extenderse al torso y extremidades, e incluso palmas de manos y planta de los pies, y si fue por contacto sexual, en los órganos sexuales.
¿Cómo se contagia?
El virus se transmite de persona a persona a través del contacto estrecho, piel con piel. Las pústulas típicas de esta enfermedad generan heridas en la piel de la persona infectada que permiten que el virus se disemine.
El líquido de las vesículas y el pus de las pústulas contienen virus, si en el contacto esas lesiones se rompen y el contenido se libera, pueden transmitir el virus a otro, contaminar indumentarias, la ropa de cama, o toallas.
“Un simple beso puede contagiar, ya que las llagas pueden aparecer en la mucosa oral. Incluso las secreciones respiratorias, mediante las gotitas que se liberan al hablar o respirar, pueden contaminar las superficies donde se depositan, como mesas o teléfonos”, agregó Cavallaro.
“El mpox tiene gran resistencia a la deshidratación, las altas temperaturas y a la radiación UV, por lo tanto puede permanecer con capacidad de infectar hasta dos semanas. Desde un individuo infectado con mpox las gotitas de secreciones respiratorias, fluidos biológicos o de las lesiones de la piel, pueden depositarse sobre distintas superficies y pueden facilitar el contagio. Por eso es importante limpiar y desinfectar las superficies en ambientes donde haya una persona infectada o que se sospeche que pueda estarlo”, aconsejó la experta.
“Si se tiene la sospecha de haber estado en contacto con una persona infectada se recomienda el aislamiento domiciliario mientras dure el periodo de incubación, es decir hasta 21 días. Abstenerse de tener relaciones sexuales por al menos un mes, y tomar precauciones si comparte vivienda con otras personas, para evitar el contagio”, aconsejó Cavallaro.
“El baño, si se comparte, debería ser desinfectado luego de cada uso por el individuo infectado. Sobre todo tener cuidado si en el hogar hay niños pequeños, una mujer embarazada, y tratar de observar estos cuidados para bajar las chances de transmisión”.
Es una enfermedad tediosa, larga y dolorosa, por las lesiones que se dan en piel y mucosas, que pueden dificultar la alimentación. Puede afectar a los ojos, generando la pérdida de la visión, o empeora el cuadro cuando aparecen algunas complicaciones como neumonías.
“En general tiene una baja letalidad, y los cuadros más graves se presentan en individuos infectados con HIV en estado avanzado u otros cuadros de inmunosupresión. La tasa de mortalidad se estima en un 3% para el clado Ib responsable del brote africano actual, y entre un 1 y un 3% para el clado IIb, del brote de 2022, y el que está presente en Argentina”, explicó Cavallaro.
Situación epidemiológica actual
“La viruela del mono tuvo un primer brote global en 2022, hasta mayo de 2023, que afectó a más de 118 países con mpox del clado IIb. Se expandió fuera de África, por Europa y numerosos países de América”, explicó Cavallaro. “Pero el brote actual es por la diseminación del mpox del clado Ib, que experimenta un rápido crecimiento en la República Democrática del Congo y en algunos otros países de África, en los que no había sido detectado previamente el virus”.
“En nuestro país hasta el momento solo ha sido detectado virus del clado IIb, pero a un nivel bajo, hasta el momento”, explicó la viróloga. “En 2023 se reportaron en Argentina 124 casos confirmados por laboratorio. En lo que va de 2024 fueron 89 casos. Por lo tanto, hasta el momento en Argentina la situación epidemiológica es similar a la observada en otros países, una circulación endémica, no hay una situación de alerta”.
“La mejor forma de afrontar y limitar el brote en África sería poder disponer de vacunas, destinadas principalmente a contactos de individuos infectados, pacientes de riesgo, especialmente niños y embarazadas, personal de salud, individuos con múltiples parejas sexuales, hombres que tienen sexo con hombres, trabajadores sexuales de ambos géneros”, comentó Cavallaro
La OMS anunció recientemente la inclusión en su lista de uso de emergencia a la vacuna MVA-BN, desarrollada por Bavarian NordicA/S. Esto incentivará su producción, mejorará el acceso a ella en África, especialmente en la zona del brote.
“Se sabe que la vacunación para el virus de la viruela humana otorga protección cruzada, y que en quienes fueron vacunados antes de 1980 puede tener una cierta protección frente al mpox, tanto para evitar infectarse, como para cursar cuadros menos graves. En el 80 se dejó de vacunar contra la viruela humana, ya que fue erradicada”.
“Es importante, reforzar la vigilancia y prevención en viajeros, así como el rastreo de contactos mientras se refuerza la capacidad diagnóstica de los laboratorios para la nueva variante”, concluyó Cavallaro.